心電図所見の伝え方 [救急医療]
動悸を訴え、夜間の時間外外来を訪れる患者も多い。その患者を最初に診療する医師は、必ずしも、循環器内科の医師とは限らない。むしろ、夜間の時間外外来という場であれば、研修医を含めた若手の医師が、初療にあたることのほうが多いのではないだろうか?
そんなとき、「動悸」だから・・・・「心電図で脈が速い」・・・・なんて理由だけで、循環器内科の医師をすぐにコールしてしまうのは、ちょっといけてないかもしれない。「動悸」を主とする主訴で、いつどこから、循環器内科の医師が、専門として、その診療に参画するかは、あるいは、参画できるかも含めて、病院の規模、診療の時間帯、院内取り決めなどで、様々ではあろう。
そこで、ここでの話は、次のような状況であると明示しておく
時間外診療(内科系)・・・・・若手医師(卒後6~7年目まで)。若手医師の専攻は、様々。
応援体勢・・・・・・・・・・・・・・循環器医師は、循環器病棟の当直医として常駐はしている。
原則、初期診療にはタッチしないが、外来からのコンサルトは受ける。
ただし、「丸投げ」診療の依頼は、原則受けない。
本日のエントリーの主旨は、循環器領域を専門としない医師が、心電図所見をどのように、循環器の医師へ伝えるかを目的としたものである。 不整脈診断の一発診断を目的とするものではないということはあらかじめことわっておく。
それでは、3症例のECGを提示する。 いずれも、自覚症状は動悸のみ。バイタルは安定。胸部レントゲンでも心不全像などは認めていない。採血データもこれといった大きな動きはないものとしておく。なお、3症例は、いずれも同じ不整脈疾患である。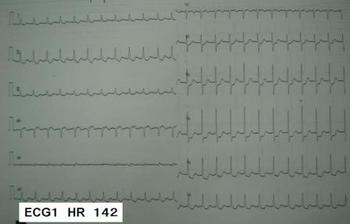
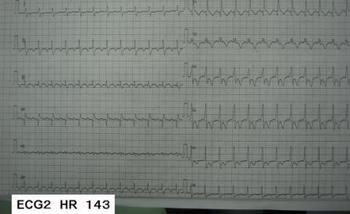
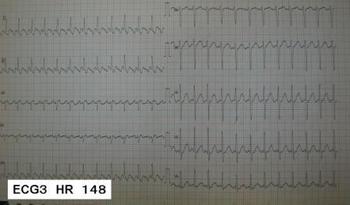
いずれの症例も、初療に当たった医師は、総合的に考えて、上室性の不整脈が今対応すべき問題と判断を下した。そして、循環器医師とともに、不整脈の治療に当たりたいと考えている。
さあ、皆さんが、初療医の立場だとして、循環器当直医師に電話でどのように伝えますか?
以下、初療医Aが循環器当直医Bへ電話をしている様子。
初療医A 「あ、B先生ですか? 先生、今よろしいですか?」
循当直B 「はい、どうぞ。」
初療医A 「○○歳、男性。 動悸の患者さんです。症状は今も続いています。
バイタル安定で、意識は清明です。
心電図所見は、・・・・・・・・・・・・です。一緒に診ていただいてよろしいでしょうか?」
循当直B 「わかりました。では、一緒に診ましょう。いまからそちらへ行きます。」
私のお勧めすることは、無理に(自分の)不整脈診断を伝えようとするのではなく、心電図波形の認識を伝えるという循環器医師への情報提供の実践です。
循環器を専門としない方は、初療医Aの立場に立って、3症例に共通するような言い方を考えてみましょう。
また、循環器を専門とする先生は、このような状況で、自分だったらどう言われるのがいいかというご意見をいただければ幸いです。 私とは、また違うご意見がいただけるかもしれませんね。
(続きは後日 3月5日 記)
(3月7日 追記)
皆様、いつもコメントありがとうございます。 皆様のご指摘どおりです。 それと、5年目整形外科医先生のコメントの中にありました「心電図をもって病棟に走る」というのは、いいですね。私自身、状況を考えて、「心電図をもって循環器外来に行く」や「胸部レントゲンをもって呼吸器内科外来に行く」というのは、日常茶飯事です。Dr間のコミュニケーションを良好にするためのフットワークの軽さは、潜在的な地雷回避につながる診療スタイルだと考えています。
初療医A 「あ、B先生ですか? 先生、今よろしいですか?」
循当直B 「はい、どうぞ。」
初療医A 「○○歳、男性。 動悸の患者さんです。症状は今も続いています。
バイタル安定で、意識は清明です。
心電図所見は、
RR間隔整のnarrow QRS tachcardiaでHR 150bpm前後です。
一緒に診ていただいてよろしいでしょうか?」
循当直B 「わかりました。ああ、なるほど、
HR150ね。ならば、AFL2:1も考えなくてはならないね。
一緒に診ましょう。いまからそちらへ行きます。」
という感じで、スムーズに循環器当直医の応援も得られ、ATP(アデノシン3燐酸)の急速投与が行われた。(adenocardという不整脈専用のアデノシン製剤はあるにはあるが、日本では使えないようである)
ちなみに、3つのECGはすべて、ATP投与で、flutterの粗動波を確認しています。 ECG1、ECG2では、粗動波の存在がわかりにくいですよね。でも、ATPを投与して、一時的に房室伝導を抑えると次の写真のようにはっきりとわかります。
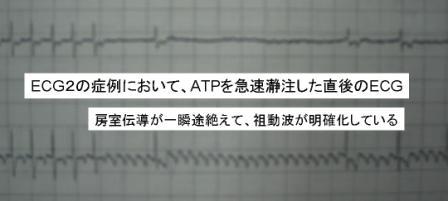
これで、心房祖動の診断がつきます。(あくまで診断であり、治療ではありません)
心房祖動の場合は、心房レートは約300/分といわれています。従って2:1の割合で心室へ伝導するならば心室レートは150となります。そういう背景から、HR150程度の規則的な上室性の頻拍は、2:1AFLが自然と鑑別に挙がってきます。 もし、HR190~200くらいのnarrow
QRS regular tachycaridiaなら、もうそれだけでAFLの線は薄いかなと思うわけです。
そういうわけで、頻拍発作の心電図の認識を循環器医師へ伝える場合、QRSの幅、RR間隔だけでなく、心室レートも伝えておくとよいと思います。
まとめます。
本日の教訓
HR150 ・・・・・2:1AFL診断の鍵





上の様式に従うなら
上室性頻拍で脈拍140台でR-R間隔は均一です。PVCは認めません。
ってなところでしょうか。
by 僻地外科医 (2008-03-05 15:01)
いつも勉強させていただいております。初めてコメントさせていただきます。
バイタルが安定していることを前提として、ですが。
心拍数
regular or irregular
narrow or wide(もしwideならRBBB型かLBBB型か)
ST-T変化があるか
(余裕があれば)p波がどこかに見えるか
ぐらいでしょうか。
上の例でいくと
「HR 140のnarrow QRSのregular tachycardiaです。P波はよくわかりません(ECG3なら「四肢誘導で鋸歯状波を認めます」)。」
・・・このくらいで充分ではないかと思います。ST変化については
「胸部誘導でST低下を認めますが、症状は・・・」くらいでいいかと。どうでしょうか。
by 日曜内科医 (2008-03-05 15:57)
今回は、ACLSの実技みたいな問題ですね。
循環器の先生への申し送りとしては、「安定した患者さんでHR140台のRR間隔整、QRS幅の狭い頻拍です」で、不整脈診断としては、SVPCもありますが、心房粗動もありえます。
F波があるかですが、先回のエントリーのf波ではないですが、なかなか難しいので、自分なら、循環器の先生コールする前に、アデノシン投与試みるかもしれません。QRS消してF波があればVFだし、なければSVPCです。
ちなみに、今回のなんちゃって先生の「仕込み」としては、上記心電図、「SVPCだと思うでしょ?実はVFだったんですよ!」じゃないかな?なんちゃって。
by moto (2008-03-05 16:53)
>moto先生
SVPC(=PAC) 上室性の期外収縮ですから、PSVTのことでしょうか?
by なんちゃって救急医 (2008-03-05 17:02)
あ、その通りです。失礼しました。
by moto (2008-03-05 17:18)
研修医「先生、SVPCの患者さんが来たんで見てほしいんですが」
循内医「SVPCなんかでわざわざ起こすなよ!大丈夫だっていって安心させて帰しなさい。ガチャン」
いや、研修医でなくて良かった良かった(^^;。
by moto (2008-03-05 17:35)
「HR150くらいのnarrow QRS tachycardiaでRRは一定に見えます。P波はちょっとはっきりしません。(PSVTかflutterだと思うんですけど…。)ちょっと心電図見てもらっていいっすか?」みたいなプレゼンすることが多いです。
by よしだ (2008-03-05 21:59)
心電図には全く自信がありません。「HR140台の頻脈ですが、R-R間隔は一定のようです。少しSTが低下しているところがあるようなのですが・・・(ここからが整形外科医です)先生どちらにいらっしゃいますか?もしよろしければ、まずは心電図だけ見ていただけませんか?・・・そうですか、すみません。すぐに行きますので」と言って、多分病棟まで走ります。もちろん、患者さんの容態が落ち着いていないとできない芸当ですけど。
by 5年目整形外科医 (2008-03-06 09:49)
自分も、心電図は研修医時代から進歩しておりませんが..
動悸を主訴に来られた HR140位の、flutterかPSVT
バイタルは安定、胸写、生化血算異常なし
どうしましょー??
って、コンサルトします
by こんた (2008-03-06 12:58)
コンサルトされる側としてはこの症例で電話で知りたいのは血圧(大動脈狭窄や肥大型心筋症でショックになる症例がある)と呼吸困難の有無(心不全の合併の可能性)、Pのあるなし、QRS幅、心拍数です。図3は典型的な鋸歯状波が見えるので心房粗動、そのほかは上室性頻拍との鑑別は難しいと思います。
コンサルト前に絶対にやって欲しくないのはリスモダンの静脈内投与。房室伝導が早くなり粗動波の速さが遅くなるので200</minの1:1に移行することがあります。
この症例ならWPWであっても房室伝導を通っているので(Δ波がない)安全なのはワソランですね。Moto先生の言っておられたアデノシンは国内では負荷心筋スキャン用限定で非常に高価です(使うときはATP)。
by NYAO (2008-03-06 16:09)
5年目整形外科医 さま、素敵です。
私も、基本的に全く同じです。整形外科18年目になろうとしてますが!!
「レートが140台。不整はありません。STがヒゲのように下がってる幹事です。よくわからないので、、」ここまでは同じ。
循環器医の学年が自分より上だったら
「先生どちらにいらっしゃいますか?もしよろしければ、まずは心電図だけ見ていただけませんか?すぐに行きますので」と言って、病棟まで走ります。
自宅の時は、指示をいただき、やれるだけやってみる。それで治らないときは、また電話。の繰り返し。
循環器医の学年が自分より下だったら
「先生、いつも悪いねぇ。ちょっと救急室まで見に来てくれない?いつもお世話になってて、悪い悪い。え、すぐ来てくれる?いやぁ、助かるなぁ。外傷の時は、すぐ呼んでね!ありがとね、待ってまーす。」
こんな感じです。
by 安達太良 (2008-03-06 18:32)
てか、今の時代、メールに画像添付して送ったらだめかな?
病院て、いまでも、ピッチで携帯不可ですか?
by moto (2008-03-06 22:12)
いつも貴重な症例提示ありがとうございます。
自分なら「○歳、○性、主訴動悸。バイタルの安定しているRR間隔:整のnarrow QRS tachcardia、HR 150bpm前後です」と。
おそらく2:1のflutterだと思いますが、自分ならATP急速静注でRR延ばしてPSVTか2:1のAFか稀ですがそれ以外か確定してからcallします。PSVTならバルサルバ手技やATPで止まることもありますし。
by pulmonary (2008-03-06 22:56)
ATPの急速静注は吐き気など短時間ですが患者さんの苦痛が大きいので、自分ではよほど確定診断が必要なときか上室性頻拍が確定したとき以外していないのですが・・皆さん結構されているんですね。
by NYAO (2008-03-10 09:12)
わたしが研修医だったころの「内科レジデントマニュアル」には、アデホスはまだなくて、ワソランか、WPWあるときはアミサリンだったなあ、確か。
ACLSでは、循環器専門医コール前に、アデホスは試みてもいいことになってますね。WPWあっても使えるからじゃないでしょうか?
by moto (2008-03-10 10:26)