Dr間のコミュニケーションに潜む地雷 [救急医療]
時間外診療の場で、若手の医師が重要な戦力となっている病院も多い。なぜならば、24時間、救急患者に対応可能な総合病院は、研修指定病院となっていることが多いからだ。その利点は、1)若くて体力もあり、ハードな仕事環境でも肉体的に耐えやすい 2) 自己にとっての重要な経験の場となる。一方、欠点は、1) 経験の絶対量が少ない 2) 「研修医=未熟」という潜入感だけで患者からの信頼を勝ち取りにくい場合がある
医療を受ける方々に気をつけてほしいことがある。新聞報道などで、研修医が絡んだ医療事故報道がでると、ついそれだけで、事故の因果関係を研修医の未熟性と結びつけて判断してしまいがちであることである。往々にして、医療事故の因果関係は大変複雑である。決して単純ではない。しかし、新聞報道は、内容に迅速性とわかりやすさと話題性を求めている。したがって、新聞報道は、その時点でのある一面だけしか報道しえない背景があることを読者である我々は重々知っておく必要があるのだ。
一般に、事故防止の観点において、人間のコミュニケーションの問題が重要であることは言うまでもない。したがって、コミュニケーションの相手が、研修医であろうと、20年選手であろうと、部長であろうと、はたまた院長であろうと、患者の診療を、より安全にそしてより正確に行っていくには、Dr間のコミュニケーションが極めて重要であることは言うまでもない。
研修医の聞く耳をもたないパワハラ系の指導医と研修医の組み合わせであったり、聞く耳を十分にもった指導医でもイケイケ独断型の研修医の組み合わせであったりすると、両者の間にコミュニケーションの狭間が生じやすく、それが元で、間接的に、時に直接的に重大な医療事故が発生したり、あとちょっとのところでかわすことができたであろう地雷疾患をつかまえることができずに、患者を失ったりするものだ。
medtoolzさんが興味深い記事をアップしてくれているのでそれを紹介する。
上司とケンカした日には事故が起こる
指示を確認しようとして"何度も同じことを言わせるな"と怒鳴られたり、わからなかった部分を確認しようとして"少しは自分で調べろ"などと怒られるような日は、必ず何らかのトラブルが出ると覚悟したほうがよい。
誠に示唆に富む御指摘だと思います。
さて、症例です。
本日は、指導医と研修医のやりとりを紹介しながら、症例を提示してみたいと思う。
症例 79歳 女性 背部痛
ADLは完全自立。血糖が少し高い(?)といわれたことはあるが、特にかかりつけ医はなし。ここ数日、咳や痰があり体調不良感あり。咽頭痛(-)、発熱(-)、下痢(-)。昨日は、自制内だが背部痛を自覚していた。夜は痛みのためあまり眠れなかったという。朝まで様子をみていたが、やはり症状があるので、午前7時25分、時間外外来を独歩で受診。来院時の痛みは十分自制内。
来院時 血圧164/79、脈80、体温36.0、呼吸平静。
研修医が、最初一人で対応。咳痰もあるので、胸膜炎?との第一印象で、レントゲン、採血のオーダを行った。採血結果、WBC6800 CRP 2.3、ほか特に所見なし。心電図も特に異常を認めない。 レントゲンをもって、指導医のところに相談に来た。
研修医E 「先生、なんかはっきりしない痛みなんですよねえ、胸膜炎ですかね?」
指導医T 「レントゲンはどうよ?」
研修医E 「肺炎とかはなさそうですね。ただ、縦隔が少し広くないですか?」
指導医T 「う~ん、高齢者でこれくらいなら、よく見るけどね。もし、筋肉性と思うなら、
9時までもう少しだから、少し待っていただいて整形外科の外来で診てもらう?」
研修医E 「う~ん、どうしようかな?」
まあ、よくある研修医と指導医のやりとりである。どうも、指導医が研修医の報告を聞いて、患者に抱いた印象は、緊急性がなさそうのようである。 なぜならば、緊急性あり!とビビッとくれば、患者の元へ自分もすっ飛んでいくからである。
一方、研修医は、どっちつかずだが、ただなんかおかしい?と感じているようにも取れる。
この時点で、患者を直接診ているのは、研修医だけである。
研修医は、研修を始めてまもなく一年だが、この一年でだいぶ鍛えられている。そつなく仕事をこなす研修医であると評されている。
指導医は、8年目の内科医。特に循環器領域は得意である。
さて、皆様、研修医の立場としてだったら、あるいは指導医の立場としてだったら、この患者のマネージメントに際してどのようにたち振るいますか?
(11月4日 記 続きは後日)
(11月5日 追記)
たくさんのコメントをいつもありがとうございます。皆様のご指摘にありますように、診断的には、大動脈解離をはじめとする「血管緊急」の疾患を攻めにいくことがポイントなる症例です。より具体的には、造影CTを撮る事が重要ということです。
さて、この症例では、研修医Eは、どこかおかしい?という気持ちをもちつつも、指導医Tの印象は、どちらかというと緊急性がない印象です。しかも、くらいふーたん先生がコメントで鋭くご指摘になっておられますように、日勤の時間帯がまもなく始まろうとする微妙な早朝の時間帯であり、できれば本格的な診療は各専門医にお任せしたいという潜在的な心理が発生しやすい時間帯です。
このような状況では、CTをとるか否かの臨床診断上の超重要な決定が、Dr間のほんのわずかなコミュニケーションのあり方だけで決まってしまう恐れが大です。 今の状況を少し整理してみますと
1)研修医Eは、すこしどこか変という気持ちを漠然ながら抱いている
2)指導医Tは、直接患者を診てはいないものの、日ごろ優秀な仕事をしている研修医Eの報告から緊急性に乏しいと考えている
3)まもなく、各専門外来が始まる朝の時間帯である。
一般に、研修医は、やたらと検査をしがちな傾向にあり、指導医は、検査をはしょる傾向にあります。 この傾向に加えて、両者のキャラが加わると同じような状況であっても、時に検査が行われ、時に検査が行われません。
たとえば、パワハラ系の指導医と受身型の研修医の組み合わせだったら、おそらく、2)、3)の因子が1)の因子に勝り、造影CTは施行されないでしょう。 あるいは、イケイケ独断型の研修医であれば1)の気持ちだけで、指導医に相談すらせずに、造影CTに突っ走るでしょう。皮肉なことに、そんなときに限って、造影剤アレルギーの合併症が出たりするものです。
指導医としては、いかに1)の気持ちに自分が気がつけるかどうかが、一つの鍵になるかもしれません。これは、普段から、研修医が指導医にものが言える環境にあるかどうかが大きいと思います。だから、普段から指導医は、そういうものが言いやすい環境を作っておかねばなりません。間接的ではありますが、地雷回避の診療環境につながると思います。
結局この症例は、指導医Tが、研修医Eの思うとおりにやらせてくれたため、造影CTが施行されました。
なんと、結果は写真の通りです。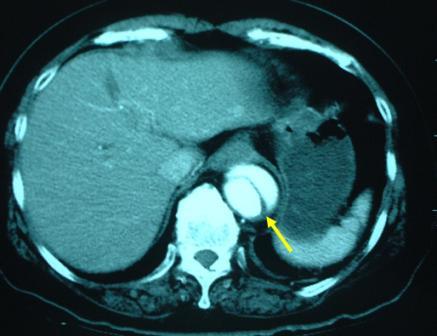
大動脈解離(B型)でした。指導医Tは、まさか・・・・という感じで、まさに研修医Eが、指導医Tが地雷を踏むのを救ったという構図です。
はい、すみません。指導医Tは私のことです。
こういうこともあるのです。時間外診療の場は、研修医といえども、指導医以上のパフォーマンスを示してくれることもあるのです。こういう現場の話は、決してマスコミを通して世に知られることががないでしょうから、私がブログで細々ながらお伝えするまでです。
さて、一方では、こんな記事が報道されています。一面的に読めば、おいおい研修医が何やっとんねんとしか読めないしょう。しかし、Dr間のコミュニケーションで何があったのか?それは報道記事から、我々は図り知ることができません。
XXX病院で誤診 男性死亡 昨年N月 研修医 動脈瘤見落とす 県議会で謝罪
200X.XX.XX 朝刊 31頁 社1 (全960字)
XXXX病院(A市H町、M院長)で昨年N月、当番医だった研修医が救急患者の胸部の大動脈瘤(りゅう)を見落として筋肉痛と誤診した結果、患者が死亡していたことが分かった。県が十一日の県議会文化厚生委員会で明らかにした。病院側は「研修医の経験と診断力不足が最大の原因で、事後の対応も誤った」と謝罪。T病院局長はXXXX病院で医療ミスや事故による死亡例が続発している事態に「信頼回復の取り組みが急務」としている。(2面参照)病院側によると、死亡した患者は同市内の八十代の男性。昨年N月M日(土曜日)午前零時四十分ごろ、胸と背中の痛みを訴え、救急車で同病院へ搬送された。内科の当番だった女性研修医(二十代・臨床経験一年八カ月)が心電図やCTで検査した結果、「背部の筋肉痛」と診断。湿布などを処方した後、患者を自宅に帰宅させた。しかし同日午前十一時半ごろ、他の内科医がCT検査の画像から、動脈の内膜が裂ける解離性大動脈瘤の可能性が高いと判断。研修医がすぐに受診に来るよう患者宅に電話したが、患者は自宅でタクシーを待つ間に倒れ、間もなく大動脈瘤の破裂により同病院で死亡した。病院側は、同委員会で過失を全面的に認めて謝罪。記者会見では、研修医は経験が浅く当番医は当日が初めてだった▽検査についてほかの医師に相談しなかった▽入院させて経過を見るべきだったが、十分説明せずに患者の意向で帰宅させた▽再度受診するよう連絡した際も病名や危険性を説明せず、救急車も派遣しなかった-などと説明した。病院側は「患者は特に既往症もなく、適切な処置をしていれば助かった可能性が相当高い」として遺族に謝罪。事後の対応として、研修医が当直医や当番医になる場合には経験五年以上の医師と二人体制を取るよう徹底しているという。死亡した患者の妻は「最初の診療では病名の説明もなく、再度診療に来るよう連絡があった際も『注意して』と言われなかったから救急車を呼ばなかった。不運な死に方をした夫が哀れだ。二度と繰り返さないよう、救急病院らしくしっかり診断できるようにしてほしい」と話している。
なんだかなあ・・・と思います。 研修医のせいだけにしようとする病院の姿勢にちょっとねえ・・・と思います。 0時40分に相談しやすい環境を整えていなかったのなら、それこそ病院の管理責任が最大の原因ではないでしょうか? 私は、こんな地雷を踏まされた研修医に同情したいと思います。ただ、当事者達の人間関係が見えない私ですから、ただそう思いたい気持ちが強いだけかもしれません。
過去のエントリーでも、研修医がからんだ大動脈緊急地雷炸裂を紹介しています。 こちらです⇒ 尿路結石?に潜む地雷(その1)
まとめます
本日の教訓
時間外地雷を踏まない環境要因の一つに指導医と研修医の風通しのよさがある





BP高い、背部痛、縦隔拡大から、大動脈解離はrule outしておきたいところです。
まずは、エコーをあててみますかね。
by ER (2007-11-04 23:10)
背部痛、せき、縦隔、ってキーワードからは、縦隔気腫を疑います・・って、問題は「どのようにたち振るまいますか?」だから診断クイズじゃないか(^^;。
「なんかわからないけど気になるんで診てください」と頼み込んで、診てもらったら、皮下気腫が頸部に触知したとか。
医者になって25年になります。なんとか大きなトラブルなく生き延びてきました。若い人に伝えたい心構えとしては、どんな大きな病院に居ようが個人で開業してようが、指導医だろうが研修医だろうが、医者は自分ひとりだってことです。かかわったからには、責任が生じる。逃れられない。
だから泣きわめいてでも土下座してでも必要だと思ったら指導医に診てもらうべきだし、診にいくのを怠って研修医に意地悪したツケは指導医自身に返ってくる。
協調性とかそういう問題じゃなくて、頼りになるのは自分ひとり。自分を守るために使えるものはあらゆるものを使う、戦場ではそういう自覚が大切だってことでしょうか。
by moto (2007-11-04 23:39)
背部痛、咳が続いている、BP高い、縦隔拡大から当然解離は考えますね(おそらくB型解離)。ただ、WBC低いのはちょっと変かなぁ。発症が夜ならWBC上がってても良いと思うんですが。
意表をついてwalking SAHとかw(それでもWBC上がるか、普通)
by 僻地外科医 (2007-11-04 23:41)
>僻地外科医先生
白血球、CRPの値は、手元にデータなしなので私が適当に設定したものです。したがって、余りに当てにせずにお願いします。
by 元なんちゃって救急医 (2007-11-04 23:44)
あれ?解離に二票かあ・・
循環器が得意な指導医が、X線見て、正常範囲内って言ってるから、循環器じゃないんじゃないのかなあ?って思ったんだけど。。
指導医をあてにするな、って教訓だろか?まあ、たしかに、指導医が違うと言ったから、っていうのは、担当した医師として、免責理由にはなりませんもんね。。
by moto (2007-11-04 23:51)
怖いのは、大動脈解離ですね、やっぱり。
とりあえず、重篤感あるとか、そういうのは診察すれば、わかることも多いので。
まずは、診察しなきゃ駄目でしょ。
例え、どんなにできる研修医だとしても。
by Dr. I (2007-11-05 00:10)
>ER医のはしくれ先生
らじゃです。では解離をまず考えてDDにSAHということで(もちろん、それ以外もあるけど緊急性優先で)。
>moto先生
解離はプレーンCTでも診断出来ないことがけっこうあります(いや、造影したのに迷ったケースすら・・・汗)。まして胸部写真では・・・。いくら循環器専門医でも胸部写真では「解離がない」とは判断出来ません。
by 僻地外科医 (2007-11-05 00:18)
背部の痛みって考えると血管系は考えないと・・・
心電図はとって、大動脈解離にAMI、腎梗塞、胆石、膵炎きりがないですが、考えていくとして・・・ でも鑑別などは皆様にお任せして別のところについて。
過去のエントリにあったのかもしれませんが、私は やっぱり来院時間がキーかなと思います。
普通 患者さんも一部を除けば普通の時間内にできるだけかかりますよね。それまで待てなかった何かがあるって疑う姿勢が必要かと。
医者の側にももうすぐ自分の担当時間も終わりだし、バタバタするのは嫌だなとか、このあと普通の外来があるとか担当患者の検査が始まるとかいろいろなことを考えがちと思います。
また各科の専門医も同じ状況だけにコールしにくい気持ちが出たりすると思うのです。
自分自身そういう感情を持っていることを自覚しているだけにいつも勇気を振り絞って自分の感情と戦いながら早朝の急患を診るようにしていましたし、今も心がけています。
ここでの「9時までもう少しだから・・・」のところが一番キーポイントに思えました。
by くらいふたーん (2007-11-05 10:21)
私もdissectionに1票ですね.
私の経験では背部痛主訴の救急車患者は全例dissectionでした.
もっとも,全部で4例ですが・・・.
Dissectionの人は背中が痛いとしか訴えないのですが,診れば結構きつそうです.しかし,自制内か否かといわれると,自制内としか言えないようにも見えます.
by 田舎の一般外科医 (2007-11-05 13:25)
くらいふたーんさんの「9時までもう少しだから・・・」に同意です。
また、背部痛で解離のrule outも同意です。
一方、背部痛で、
整形外科と考えるなら:動作時痛の有無
肺炎→胸膜炎:吸気時痛の誘発の有無
両方に:叩打痛の有無
の確認は、背部痛救急の範疇に「化膿性脊椎炎」もあると思いますので、それを踏まえても指導医としては確認するべきかなと思います。
ちなみに、解離のXpの特異度は高いですが、感度は非常に低いですのでこれだけでrule outはできないでしょう。
Xpで肺野が綺麗でも、高齢者だと特に脱水傾向が強いと、肺炎像が初期では特にみられないことも多いです。
研修医の胸膜炎で推すならば、吸気時痛で、Xp撮影時にも十分に吸気できず、縦隔が広がってみえたという筋道も考えられます。
血圧が脈圧がsBPの1/2以上の大脈で(もともと収縮期のみHTがある方かもしれませんが)あるので、バイタルからは循環器疾患よりも呼吸器疾患(肺炎:呼吸平静→sepsis(-)の)が疑わしいです。咳・痰もありますし。発熱も高齢者ではないことはままあります。肺炎ですかね。そこまで、地雷っぽくはないですが。。。
by koba (2007-11-05 13:36)
背部痛全くなし->A型解離。
腹痛->B型解離、
ちょっと背中が痛い->B型解離
瞳孔左右不同で左片麻痺->A型解離
ちょっと腰が痛い->SAH
なんだか分からないけど何かおかしい->被核出血
20代の男性でランニング中に意識障害->左脳梗塞
それぞれ各1例ずつ経験してるです(苦笑)
もうなにがなんやら・・・
by 僻地外科医 (2007-11-05 16:49)
あ、10歳の子供でてんかん用発作->AVMのSAHってのもあった(苦笑)
by 僻地外科医 (2007-11-05 16:56)
名前までたびたび書いていただきまして恐縮です。
また 教育的な症例呈示本当に有り難うございます。
つい独りよがりに傾きがちな診療姿勢を見直すきっかけをいただいております。
研修医の検査指向に時として助けられることは実際にありますね。診る側の心理的バイアスをどう取り除くか、言うは易く行うは難し の最たる例だと改めて感じます。
エントリを続けるのは本当に大変かと思いますが、今後も頑張ってください。
by くらいふたーん (2007-11-05 20:07)
うーん、外してしまった、残念。
しかし、今回は、なんちゃって救急医先生ご自身が、外した例ですからね(^^;。ひょっとしたら、救急医先生のレベルに近付きつつあるのかもしれないな、なんちゃって(笑。
次は当てますよ!よろしくお願いいたします。
by moto (2007-11-05 21:37)
79歳で、初発の解離性大動脈瘤ですか?
剖検の実感からすると、このような御高齢では血管がパリパリで、アテロームが大爆発状態だけれど、内膜の弾力が無いので逆に解離が起こりにくい気がします。
主訴は主訴として、いつ発症していたのかが興味があります。
お年寄りだもの、知らない爆弾が幾つ隠れていて、際どく生き残っておられても全く不思議ではありません。
重篤になるかどうかは、風前の灯火というか、偶然というか、神のみぞ知ると言うか、ロシアンルーレットというか????
単なる筋肉痛、腰痛症、変形性脊椎炎と鑑別もつくわけじゃなく、研修医の網羅的検索が常に必要になるとすると、?????
実際に、医療の危険率(重篤な疾患の見逃し率)がどれ位だったら、仮説を棄却してよいのでしょうね。もはや0.1%でも許されないとすれば、一般診療なんて恐ろしすぎてやってられません。
実際、私の前の勤務地では、造影CT(胸腹骨盤)がルーティーンのように救急外来で行われていて、そのチェックに四苦八苦してました。翌日に回ってくるので、見落とし症例は訴訟事例のように連絡することになるのですが、後だしジャンケンであり当事者を責める気にはなりません(責めたら、画像診断医も当直?毎日?となるでしょう)
単純CTの場合は、石灰化内膜を見てある程度のチェックはしますが、造影ほどの明快さはないため、逆に見落とすリスクはありありです。
まあ、答えがある訳じゃありませんが、人間長生きしていただくのも他人事でなく、巻き込まれる側に立てば、大変です
by Med_Law (2007-11-06 15:08)
>Med_Law先生
うちの病院、解離がやたら多いので原因不明の急変・DOA搬送の時にはAi(Autopsy imaging)的に頭から骨盤までCT撮るようにしてるんですが、80歳以上の高齢者の急死原因で解離(特にA型)はけっこう多いと思います。
私が赴任して6年で、A型解離が6例ありますが、80代以上が5例で若い人(70代以下)の解離は1例だけでした。
むしろアテロームがあってそれが爆発するときに解離が起きるんじゃないかなと。Penetrating Aortic Ulcerの概念から考えても分かりやすいと思います。同様の発症形態でアテロームの破裂する深度によってPenetrating ulcerになったり解離になったりするんじゃないかと。
>重篤になるかどうかは、風前の灯火というか、偶然というか、神のみぞ知ると言うか、ロシアンルーレットというか????
>単純CTの場合は、石灰化内膜を見てある程度のチェックはしますが、造影ほどの明快さはないため、逆に見落とすリスクはありありです。
>まあ、答えがある訳じゃありませんが、人間長生きしていただくのも他人事でなく、巻き込まれる側に立てば、大変です
この3つには禿同!
by 僻地外科医 (2007-11-06 17:30)
ドキッとするようなメッセージが込められている記事でした。
私たちのような職種にも、直感や危機的意識が働かせて共に地雷を踏まないための努力は不可欠です。
仕事によっては、私たちの聞き取りから間接的にドクターは判断します。なかには、高圧的であったりするかたがいますが、声の大きさに怯えていては仕事になりません。
新人には必ず「報告せずに怒られるより報告して怒られろ。ドクターや上司も判断が鈍るときがある。最終的に自分の身を守るのは自分だという覚悟と、患者さんや仕事仲間であるドクターやナースを危険にさらしてはならないということは、自分が怒られたり怯えたりすることよりも最優先」と教えます。
指導者と新人のコミュニケーションの不足は、すべてのお仕事においてダメージが大きいですね。日常の悩みもこのことが大半を占めているような気がしてきました。
by ぼやきのソーシャルワーカー (2007-11-07 13:12)
>ぼやきのソーシャルワーカー様
コメントありがとうございます。コミュニケーションがからむ問題はどの業種でも共通ですね。
by 元なんちゃって救急医 (2007-11-09 21:01)